ВДГК. Операция по методу НАССА
В 1987 году Дональд Насс ( из Америки), ставший впоследствии детским торакальным хирургом, профессором медицинской школы Восточной Виржинии, разработал малоинвазивную технологию, позволяющую корректировать воронкообразную деформацию грудной клетки в Детской Клинике Дочерей Короля (англ. Children’s Hospital of The Kind’s Dougthers), Норфолк, штат Вирджиния, США. 1998 году Дональд Насс представил результаты уже 10-ти летней практики коррекции ВДГК с применением малоинвазивной технологии (получившей впоследствии его имя).
 |
 |
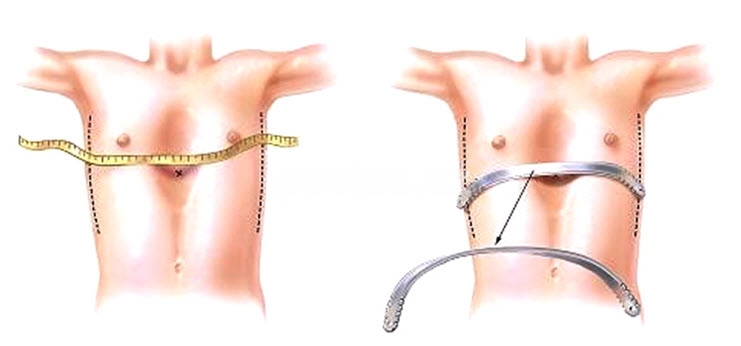
На сегодняшний день довольно популярна методика миниинвазивной коррекции по Нассу (Nuss) - операция, применяющаяся с целью устранения воронкообразной деформации грудной клетки.
Операция по Нассу.
В ходе операции производится два небольших боковых разреза в пятом или шестом межреберье делают (по одному с каждой стороны) обоих сторон грудной клетки. Через отверстие вводят интродьюсер, который проводят сначала в подкожное пространство, под мышцы, внутри грудной клетки и за грудину, далее проводится перед перикардом в сторону противоположному разрезу кожи. Процесс можно контролировать с помощью торакоскопа.

Положение больного во время операции.
При данном хирургическом вмешательстве важнейшим инструментом для врача является так называемый интродьюсер. Во время проведения операции, в зависимости от сложности деформации может понадобиться разное количество таких приспособлений. В сложных случаях, особенно у пациентов старше 25 лет возникает необходимость и в двух, и в трёх интродьюсерах или по одному интродьюсеру по очереди.

В течение того периода времени, пока грудная клетка больного выпрямлена на интродьюсерах, хирург осуществляет окончательный подбор наиболее подходящих в данном случае пластин и производит их моделирование.
 |
 |
Изготовление пластины С-образную форме
После нанесения разметки и окончательного установления размеров пластины на уровне передних подмышечных линий (на боковых поверхностях грудной клетки). Длина этой пластины в изогнутом состоянии обязательно должна быть равна расстоянию между средними подмышечными линиями пациента.
Далее к концу интродьюсера фиксируют дренаж (тесьму либо силиконовую трубку) и проводят его от одного разреза к другому.

К концу выведенной наружу тесьмы или силиконовой трубки фиксируют уже подготовленную, С-образно изогнутую пластину и аккуратно проводят ее на противоположную сторону (обычно ее вводят с правой половины грудной клетки).

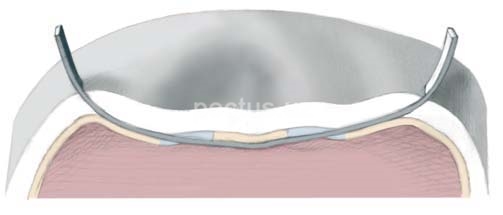
С-образно изогнутую пластину располагают вогнутой поверхностью вверх и с помощью специальных инструментов выполняют ротацию - поворот пластины вокруг ее оси на 180°, и выводят в нормальное, естественное положение передние отделы ребер, что окончательно выправляет деформацию.
 |
 |

После этого может потребоваться проведение дополнительной коррекции кривизны концов пластины, что делается специально предназначенными для таких целей инструментами.

Следующий этап фиксация и стабилизация пластины к ребрам.

Схема изготовления пластины для коррекции.
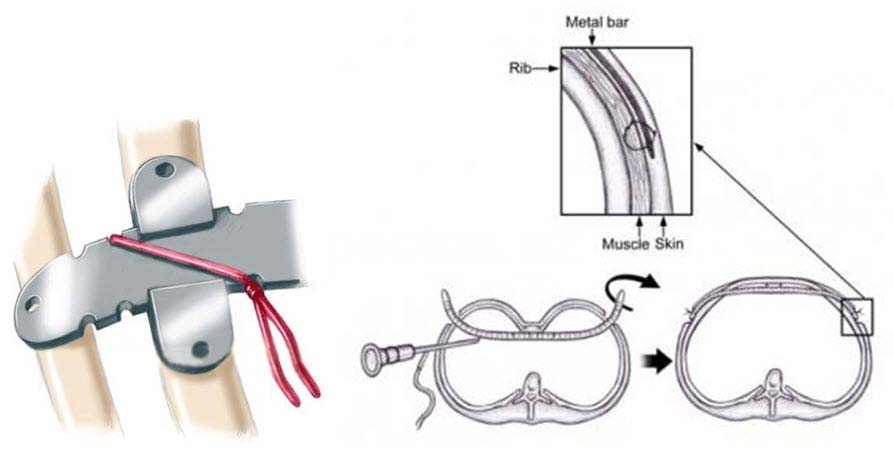
Одним из вариантов обеспечения более высокой степени устойчивости пластины является фиксация и стабилизация пластины - это делается несколькими способами: подшиванием к ребрам и мышцам, установлением специальных фиксаторов (по Парку, Корея Primimed) или с использованием стабилизаторов ( классически по Нассу или по Пелинарду). Некоторые хирурги производят фиксацию стальной проволокой, другие - длительно рассасывающимся шовным материалом, который необходим буквально в течение трех месяцев, после этого благодаря формированию вокруг пластины капсулы потребность в фиксации сама собой отпадает. У детей и в случаях небольших деформаций иногда вполне можно ограничиться прикреплением пластины к мышцам.
Операция проводится с применением общей анестезии. Заранее отмечаются места произведения надрезов, а также определение положения пластины. После этого проводится надрезы длиной около 2-2.5 см.Обычно начинают справой стороны грудной клетки. Далее , через проведенный надрез вводится видеоторакоскоп.
С помощи торакоскопа полное обследование деформированного участок внутри грудное клетки, легких, средостения, перикард и диафрагмального нерва. Далее вводится интродьюсер ,сначала в подкожное пространство, под мышцы, внутрь грудной клетки и за грудину. При помощи торакоскопа контролируется все процесс.

Во время операции и в завершении осуществляется осмотр плевральных полостей на проверку наличия гемоторакса и кровотечения с помощью торакоскопа.

Использование торокоскопа и вид между внутренней частью грудины с перикардом.
 |
 |
Положение пластины между внутренней частью грудины с перикардом.
Затем окончательно ушивают раны и формируют косметический шов. Возможно кровопотеря 60-90 мл. Продолжительность операции около 1 часа. По окончанию операции на операционном столе выполняется рентгенография грудной клетки. Если выявляется воздух в плевральной полости, выполняется пункция плевральной полости до полной эвакуации воздуха. Если воздух поступает «без конца», то выполняется дренирование плевральной полости активным дренажом. По окончании операции переднее средостение и пространство под кожно-фасциальными лоскутами дренируется вакуумными дренажами. Послеоперационное ведение больных. В течение суток после операции больной находится под наблюдением в отделении реанимации.

Осношение и использование торокоскопа.
Особенности операции по Nuss.
Данные анализа отделенных послеоперационных результатов позволяют нам рекомендовать данный метод в широкую практику. Бесспорно оригинальная операция по Nuss имеет ряд положительных сторон:
-метод позволяет быстро и малотравматично выполнить операцию, в тоже время не требует длительного ношения пластины - не более 4х лет;
-оценка результатов операции считается 95-98% удовлетворительно или отлично.
-операция не имеет возрастных ограничений, если у пациента имеются 2 или более из вышеперечисленных критериев;
-операция решает проблемы разных видов и форм воронкообразной деформации;
-устраняет косметический дефект без удаления анатомической части костей и без видимого большого шрама на коже грудной клетки;
-возвращение в школу через 22-28 дней;
-активные занятия нетравматичным спортом (легкая атлетика, плавание, занятия в тренажерном зале) разрешаются через 2-3 месяца;
-ограничиваются физические нагрузки на срок до 6 месяцев, в зависимости от степени деформации и скорости заживления ран;
-краткий реабилитационный период;
-процент рецидива значительно мал, если выполнено исправление оптимального возраста ;
-около 2% выявляется остаточной деформации, это связано с отклонениями от технологии проведения загрудинного канала в ходе операции.
Возможные осложнения:
Описаны ранние и поздние осложнения.
Среди ранних: гемоторакс, пневмоторакс, гидроторакс, смещение пластины.
К поздним относят: гирперкоррекцию и отторжение пластины.
-инфицирование и миграция пластины;
-пневмония;
-перикардит;
-серома;
-некроз кожи;
-болевой синдром в послеоперационном периоде;
-повреждение перикарда и кровотечение во время удаление пластин;
 |
 |
 |