Инструментальные методы исследования
Дооперационный план обследования:
Инструментальные методы диагностики:
-Рентгенография грудной клетки.
Предоперационное планирование предусматривает выполнение рентгенографии в прямой и боковой проекции.
Хирург при рентгенологическом исследовании в прямой проекции судит о степени смещения сердца и органов средостения, изменениях в легких.
Рентгенография в боковой проекции позволяет определить выраженность деформации, ориентируясь на расстояние между грудиной и позвоночником. Кроме того, обычная рентгенография грудной клетки позволяет оценить наличие сколиоза, часто встречающегося у пациентов с Pectus excavatum.
Кифотическая деформация позвоночника оценивается с помощью рентгена перед операции и после нее. Согласно фактам, кифоз 2 степени встречается у 66% пациентов, и у 34% бывает кифоз 3 степени.
 |
 |
Рентгенографии грудной клетки

Оценить степень деформации путем вычисления индекса Гижицкой (ИГ).
-МРТ - органов грудной клетки, позвоночника, грудины, ребер;
-Компьютерная томография-КТ.
КТ - грудной клетки (прямой, боковой и поперечная сканы на высоте деформации). Для детального представления взаимоотношений костно-хряшевого каркаса и органов средостения и определения степени ВДГК.
КТ - определяет более точной диагностики степени деформации, симметрии или асимметрии, оценка состояние хрящей и ребер, показывает степень компрессии смещения сердца.
 |
 |
 |
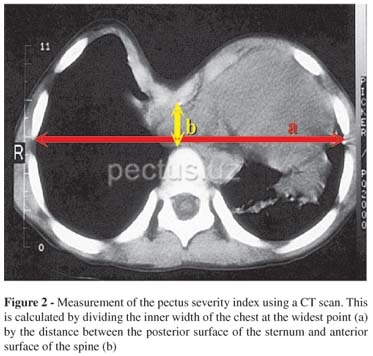
КТ - используется врачами для определения индекс Галлера (Haller index), который вычисляется путем деления фронтального диаметра грудной клетки на сагиттальный. В норме показатель индекса (ИГ) составляет порядка 2,5.При ИГ≥ 3.25 операция по хирургической коррекции воронкообразной деформации грудной клетки имеет медицинские показания.
 |
 |
Схема определения индекса Галлера.
-Сканирование грудная клетки при необходимости- CD 3.
 |
 |
 |
 |
 |
 |

-Аллергический тест металла;
Как определить аллергию на металл:
Все симптомы аллергии на металл сосредоточены на коже.
По анамнезами пациента: сыпь в месте контакта с аллергеном- на стенке живота после соприкосновения с пряжкой ремня. На ушах после сережек. На шее после цепочки.
Аллергическая проба на металла импланта обычно используется внутренняя части предплечье:
-местная покраснение коже при контактной частя;
-место соприкосновения гиперемировано;
-зуд при аллергии может быть достаточно сильным и приводить к образованию большого раздражения;
-очень часто раздражение вызывает сиптомы крапивницы-волдыри,накопленные серезным содержимым.
Аллергия зависит типа металла; аллергия титана более чем хром-никелида.
Инструментальные методы исследования:
Эхокардиография – (ЭхоКГ) и доплерография магистральных сосудов для выявления тяжести кардиальной депрессии ( сдавление камер сердца, «перекрут» магистральных сосудов), выявление признаков соединительно-тканной дисплазии(пролапс и/или недостаточность клапанов, расширение аорты и т.п );
ЭКГ-электрокардиография: для выявления нарушений функций миокарда (нарушения проводимости, перегрузки, признака смещения сердца и т.д.);
- Функция внешнего дыхания ( спирометрия); спирография;
- УЗИ органов брюшной полости и забрюшного пространства; ультразвуковое исследование (далее - УЗИ) сердца.
-цитогенетические методы диагностики для верификации различных генетических синдромов (при необходимости);
Давность анализов 2 недели, Рентгенограмма грудной клетки до 2 месяца.
Лабораторное и функциональное обследование:
- общий анализ крови на группу и резус-фактор;
- общий анализ мочи;
- коагулограмма: протромбиновый индекс (далее-ПТИ), уровень фиб - риногена и активированного частичного тромбопластинового времени (далее-АЧТВ), тромбинового времени (далее-ТВ);
- биохимическое исследование крови: общий белок и его фракции (α, β, γ), билирубин (непрямой, прямой), глюкоза, мочевина, щелочная фос- фатаза, креатинин, аланинаминотрансфераза (далее-АлАТ), аспартатаминотрансфера - за (далее-АсАТ);
- электролитыт (калий, натрий, хлор, калций);
- анализ крови на реакцию Вассермана, анализ на ВИЧ инфекцию;
(далее-RW и ИФА по необходимости);
Клиническое консультирование и обследование врачей:
- педиатра;
- оториноларинголога;
- кардиолога;
- генетика;
- гастроэнтеролога;
- эндокринолога;
- анестезиолога и других специалистов по показаниям.
Также при наличии сопутствующих заболеваний ( Синдром Марфана, синдром Элерса-Данло) бывают необходимы консультации кардиолога, генетика, пульмонолога.
Дополнительно по необходимости следует провести:
-рентгеноскопию;
-бронхографию;
-бронхоскопию;
-торакоскопию;
-методы функциональной диагностики (ФВД);
Предоперационная подготовка до хирургического лечения:
В течение месяца до операции выполняет специальный комплекс упражнений, направленный на тренировку мышц, участвующих в дыхании. Введение антибиотиков с целью профилактики гнойных осложнений (цефалоспорины 1-3 поколения): цефазолин 1-2 г внутривенно (далее-в/в), цефтриаксон 1-2 г в/в, цефоперазон 1-2 г в/в, цефотаксим 1-2 г в/в (дозы в зависимости от массы тела и состояния пациента) за 30 – 60 минут до операции.
Положение больного во время операции.
Больной укладывается на операционный стол в положение лежа на спине.
Вид анестезиологического пособия.
Вид обезболивания определяется врачом-анестезиологом- реаниматологом в зависимости от состояния пациента, его возраста, массы тела, характера, объема и продолжительности оперативного вмешательства.
Измерение окружности грудной клетки у детей:
Размер грудной клетки у детей, так же как длина и масса тела, дают представление о гармоничности физического развития ребенка.
- Измерение окружности грудной клетки у младенцев проводят сантиметровой лентой.
- Сантиметровую ленту накладывают сзади под углом лопаток. А спереди - на уровне сосков.
Измерение окружности грудной клетки у взрослых:
1. Измерение осуществляется сантиметровой лентой в положении стоя, в состояние покоя.
2. Необходимо освободить грудную клетку от одежды.
3. Сантиметровая лента накладывается сзади - по нижним углам лопаток ( под лопатками), спереди - на уровне 4-го ребра.
- у мужчин - ниже сосков;
- у женщин – над основанием груди либо под грудными железами.
4. Лента накладывается плотно, но без натяжения.
Дыхательная экскурсия грудной клетки.
Для определения данного показателя производится измерение окружности грудной клетки на максимальном вдохе и на максимальном выдохе. Разница между этими измерениями равна дыхательной экскурсии грудной клетки.
У здорового человека в состоянии покоя дыхательные движения ритмичны, а их частота составляет около 16-20 в минуту.
У женщин на ЧДД на 2-4 дыхания больше, чем у мужчин.
У новорожденных детей ЧДД составляет 40-50 раз в 1 минуту. К 5 годам этот показатель снижается до 24, а в подростковом возрасте достигает оптимальной средней величины.
В лежачем положении число дыханий обычно уменьшается, в вертикальном положении – увеличивается.
Торакометрия.
При торакометрии определяют окружность и диаметр грудной клетки. Окружность грудной клетки измеряется сантиметровой лентой на уровне мечевидного отростка при глубоком вдохе и выдохе.
Различают два диаметра грудной клетки:
А) грудинно – позвоночный или передне-задний
Б) реберный или поперечный.
Их определение проводят с помощью медицинского циркуля. Для измерения первого диаметра одну ножку циркуля ставят на мечевидный отросток грудины, другую – на позвоночник на том же самом уровне; для определения второго диаметра ножки циркуля ставят на том же уровне на симметричные точки по средним подмышечным линиям. У здорового человека поперечный диаметр больше переднее - заднего.
Торакометрия – позволяет определить характер деформации грудной клетки и отобразить ее контуры в поперечной (горизонтальной) плоскости на различных уровнях. Данные торакаметрии позволяют получить информацию о глубине , ширине грудной клетки, ее косых размерах, соотношении продольного и поперечного диаметра ( торакальный индекс), степень деформации. Однако торакометрия не позволяет получить трехмерные характеристики деформации и оценить форму и ориентацию позвоночника в пространстве, что необходимо при оценке сочетаемой деформации. Получаемые линейные и угловые величины не искажены протекционно и могут быть представлены в аксонометрии.
Способ осуществляется следующим образом:
Пациент занимает позу стоя. На туловище пациента фломастером отмечаются опознавательные точки, позволяющие полностью охарактеризовать деформацию:
- Яремная вырезка
- Верхний край воронки
- Дно воронки ( наиболее глубокая точка воронки)
- Нижний край воронки
- Мечевидный отросток
- Левый край воронки
- Правый край воронки
- Точка по правой и левой средне - подмышечным линиям на уровне точки дна воронки
- Точки по линии остистых отростков на уровне точки верхнего края воронки
- Точки по линии остистых отростков на уровне точки дна воронки.
Жизненная емкость легких.
Жизненная емкость легких (ЖЕЛ)- максимальное количество воздуха, которое может быть забрано в легкие после максимального выдоха.
Взрослый здоровый человек при спокойном вдохе и выдохе вдыхает и выдыхает около 500 см3 воздуха. Это так называемый дыхательный воздух. Однако после спокойного вдоха можно дополнительно вдохнуть некоторое количество воздуха, так называемого дополнительного, его объем около 1500см3 . После спокойного выдоха можно дополнительно выдохнуть еще около 1500см3 воздуха. Это так называемый резервных воздух.
Таким образом, ЖЕЛ представляет собой сумму дополнительного, дыхательного и резервного объемов и равна около 3500см3.
Даже после самого глубокого выдоха в легких остается еще около 800-1700см3 воздуха, так называемый остаточный воздух.
Остаточный и резервный воздух постоянно заполняют альвеолы легких при спокойном дыхании. Это так называемый альвеолярный воздух. Объем его равен 2500-3500 см3. Именно альвеолярный воздух участвует в непрерывном газообмене между легкими и кровью, составляя как бы внутреннюю газовую среду организма.
Определение жизненной емкости легких с помощи - Спирометрии.
Жизненной емкости легких у детей - величина более лабильная, чем у взрослых. У детей раннего возраста она зависит от ряда факторов: возраста, пола, роста, окружности груди, подвижности диафрагмы и грудной клетки, состояния здоровья, степени тренированности и др.
Снижение ЖЕЛ у детей возникает при некоторых патологических состояниях легких (фиброзы любой этиологии, ателектазы, диффузный бронхит, бронхиолоспазм, состояние после резекции), плевры ( спайки, плевральные наложения, -гемо, - пио , и пневмоторакс), грудной клетки ( выраженные деформации, состояние после торакотомии).
Симптоматическое ухудшение со стороны функционирования легких у пациентов с ВДГК проявляется в виде снижения ЖЕЛ, нарушения механика дыхания. Возникновение этих нарушений связано со снижением внутригрудного объема. Научно доказано, что одышка при физической нагрузке у пациентов с ВДГК развивается, в основном, за счет снижения легочного резерва.